Wat betekent zelfmanagement?
Zorgverleners richten zich op het ondersteunen van het zelfmanagement van mensen met chronische gezondheidsproblemen (cliënten/zorgvragers). Daarbij is het doel hun dagelijks functioneren, kwaliteit van leven en welzijn te behouden of verbeteren. Zelfmanagement van cliënten gaat vooral over 'zelf bepalen', niet alleen over 'zelf doen'. Zorgverleners stemmen hun ondersteuning af met cliënten, familie en de omgeving.
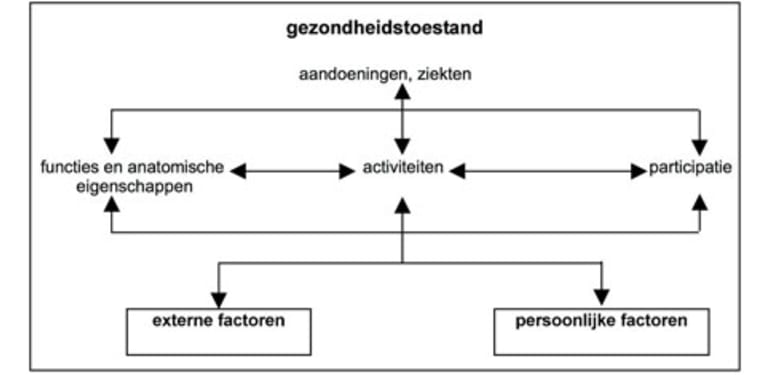
Zelfmanagement hoort bij het leven met een chronisch gezondheidsprobleem. Dat kan een lichamelijke ziekte, een beperking en/of psychisch probleem zijn. Chronisch wil zeggen dat de ziekte of beperking niet (volledig) zal genezen. In Nederland leeft meer dan eenderde van de bevolking met zulke chronische aandoeningen of klachten. Deze hebben gevolgen voor het dagelijks functioneren, activiteiten en sociale participatie (meedoen in de samenleving) (ICF-model).
Chronische aandoeningen komen op alle leeftijden voor, maar vooral bij ouderen. Van ouderen boven de 65 jaar heeft 70% een of meerdere chronische aandoeningen. Het leven met een of meerdere chronische aandoeningen vraagt veel van mensen en hun omgeving. Wat verstaan we onder zelfmanagement en om welke uitdagingen gaat het?
Bekijk de video's
De eerste video 'Wat is zelfmanagement?' van Hogeschool Utrecht laat zien wat zelfmanagement is en wat dit betekent voor de cliënt.
- Bekijk de video 'Wat is zelfmanagement?'
Op deze video van Hogeschool Utrecht is CC-BY-SA van kracht. Lees meer over CC-BY-SA.
De tweede video gaat over wat zelfmanagement betekent als je leeft met een chronische aandoening. Mensen met verschillende chronische gezondheidsproblemen zoals reuma, chronische depressie, een spierziekte of COPD, geven hun eigen antwoord op die vraag. Bekijk de video:

